الورم العصبي الليفي
الورم العصبي الليفي هو نوع من ورم الأعصاب الذي يُكوّن نتوءات خفيفة على الجلد أو تحته. يُمكن أن يتطور الورم العصبي الليفي داخل عصب كبير أو ثانوي في أي مكان في الجسم. يَميل هذا النوع الشائع من ورم الأعصاب الحميدة إلى التركز بشكل أكبر داخل العصب. وفي بعض الأحيان يَنشأ عن عدة حزم عصبية (الورم العصبي الليفي).
غالبًا ما تَكون الأعراض خفيفة أو غير موجودة. قد تُواجه ألمًا أو تنميلًا في المنطقة المصابة إذا ضغط الورم على الأعصاب أو نما داخلها.
عادة ما يَكون الورم العصبي الليفي غير سرطاني (حميد). ونادرًا ما يَكون سرطانيًّا (خبيث).
التشخيص
يمكن للورم الليفي العصبي أن يظهر دون سبب معروف، أو يمكنه الظهور عند الأشخاص الحاملين لحالة وراثية تُدعى بالورم الليفي العصبي من النوع الأول. عادة ما تظهر هذه الأورام لدى أشخاص تتراوح أعمارهم بين 20 إلى 40 سنة.
سيشخِّص الطبيب الورم الليفي العصبي بِناء على الفحص البدني، والحديث معك عن تاريخك المرضي، ونتائج الفحوص التصويرية كالتصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي. يمكن لتلك الفحوص التصويرية تحديد مكان الورم بدقَّة وإيجاد الأورام دقيقة الحجم، وتحديد الأنسجة المصابة أو على وشك الإصابة. قد يطلب منك طبيبك الخضوع للتصوير المقطعي بالإصدار البوزيتروني لمعرفة ما إذا كان الورم حميدًا. كما قد تخضع لإجراء خزعة بواسطة اختصاصي الأشعة قبل إجراء العملية؛ للتأكُّد من تشخيص الورم كورم ليفي عصبي.
العلاج
عادة ما لا يكون هناك حاجة لعلاج الورم الليفي العصبي الوحيد الصغير - يقل حجمه عن بوصة (حوالي 2 سنتيميتر) - الموجود تحت الجلد. عادة ما يشمل علاج الورم الليفي العصبي المتابعة أو الجراحة.
- المراقبة. قد يوصي طبيبك بمتابعة الورم إذا كان في مكان يجعل من الصعب إزالته أو كان صغيرًا ولا يسبب مشاكل. تشمل المتابعة الاختبارات الدورية والفحوص التصويرية لمراقبة نمو الورم من عدمه.
- جراحة لإزالة الورم. يمكن التخلُّص من الأعراض بإزالة الورم الليفي العصبي الذي يضغط على الأنسجة المجاورة ويدمر الأعضاء كلها أو جزءًا منها. يعتمد نوع العملية التي تُجرى على مكان الورم وحجمه وما إذا كان ملتفًّا حول أكثر من عصب واحد. تهدف الجراحة إلى إزالة أكبر قدر ممكن من الورم دون إحداث تلف أكبر في الأعصاب.قد تحتاج إلى علاج طبيعي بعد إجراء الجراحة. يمكن أن يساعدك اختصاصيو العلاج الطبيعي والمعالجون المهنيون في أداء تمارين محدَّدة تبقي عضلاتك ومفاصلك نشِطة وتمنع التيبُّس وتساعد على استعادة وظيفتك وشعورك.
- التجارِب السريرية. قد تكون مؤهَّلًا لإجراء تجرِبة سريرية لاختبار علاج تجريبي.
ورامٌ ليفيٌ عصبي
Neurofibromatosis
محتويات الصفحة
ما هو ورامٌ ليفيٌ عصبي
ينتمي مرض الوُرامُ الليفي العصبي لعائلة الأمراض العصبية - جلدية (Neurocutaneous) (neuro = عَصَب, Cutaneous = جلدي) الناجمة عن عيوب تطور في الجلد وجهاز الأعصاب (كِلا الجهازين مصدره من نفس النسيج في الجنين، المسمى الأديم الظاهر العصبي (Neuroectoderm).
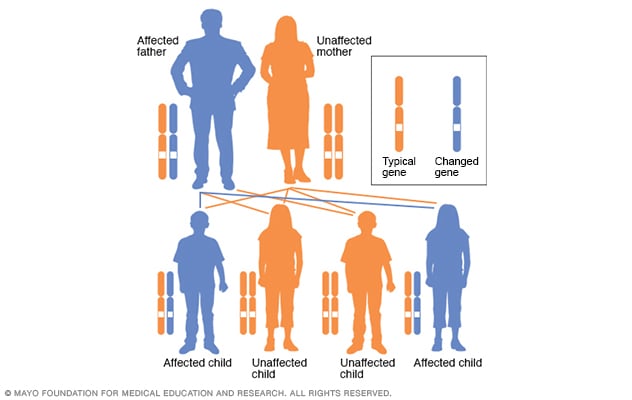
يوجد نوعان من المرض: نوع 1 ونوع 2. كِلا النوعين يظهر بصورة سائدة (Dominant), أي أن نصف ذرية الوالد المصاب بالمرض سيصابون هم أيضًا به, مع نفاذية مختلفة (أي يوجد اختلاف جَلِيٌّ في مدى التعبير عن الخلل الخَلقي).
الوُرام الليفي العصبي نوع 1: إن نسبة انتشار المرض هي واحد من كل 3,000 ولادة. تتميّز بتحاديب (Bumps) في الجلد تسمى أورامًا ليفية عصبية (Neurofibroma), بآفات صبغية يشبه شكلها بقع القهوة في اللبن (وكذلك لقبها - Cafe au lait spots), بنمش (Freckle), في مناطق ليست مكشوفة لضوء الشمس بشكل عام (مثل الإبط), بتغييرات تنكسيّة (Degeneration) للعظام.
إن الأورام الليفية العصبية، هي أورام حميدة للأعصاب المحيطية (Peripheral nerves) التي تتألف من خلايا شُفان (Schwann cells) (خلايا تُشكّل غلاف الميالين (Myelin) حول الأعصاب المحيطية)، ومن أرومة ليفية (Fibroblasts) (خلايا تشكل أساس النسيج الضَّامّ). تظهر كآفات متعددة, نمش (يمكن تحسسه), ملمسها ليّن (يشبه المطاط). لا تؤدي الأورام الليفية العصبية بحد ذاتها لأعراض بشكل عام, ولكن, إذا تواجدت في مجال فراغ، مثل التجويف بين الفقار (intervertebralis) الذي يتفرّع من خلاله عصب نخاعي (Spinal nerve) من النخاع (Medulla spinalis), فقد تشكل ضغطًا موضعيًّا يضر بأداء العصب. في هذه الحالة قد تكون هناك حاجة لاستئصال الأورام الليفية العصبية بالجراحة. من الممكن حدوث استسقاء دماغي (Hydrocephalus), جَنَف (Scoliosis), فرط ضغط الدم، وفي أحيان نادرة أيضًا اضطراب بالقدرات التفكيرية.
يتواجد المصابون بالمرض في خطر مفرط، لتطور أورام في جهاز الأعصاب (مثل أورام في السحايا - Meninges – المسماة أورام سحائية - Meningiomas أو في الخلايا الدِّبْقِيَّة - Glial cells في أعصاب الرؤية – المسماة أورامًا دِبْقِيَّة - Glioma)؛ من الممكن أيضًا حدوث ورم في الكُظر (Adrenal) (في لب الغدة الكُظرية, حالة تسمى ورم القواتم – Pheochromocytoma) التي تفرز الناقلات العصبية (Neurotransmitter) أدرينالين (Adrenaline), نورأدرينالين (Noradrenaline) ودوبامين (Dopamine), وهي حالة من شأنها أن تؤدي لاضطرابات صعبة في أداء القلب، ولعدم استقرار بقيم ضغط الدم. إن المرض متعلّق بطفرات في الصبغي Chromosome 17) 17) المشفّر (Encoder) لإنتاج البروتين المسمى نويروفيبرين (Neurofibrin) وهو بروتين يثبط تطور الأورام. لا تكون الطفرة موروثة عن الأهل, وسط أكثر من نصف المصابين بالمرض, ولكن تحدث بشكل ذاتي (مرض نابع عن طفرة مكتسبة غير خَلقية, يسمى مرضًا عشوائيًّا, فراديًّا - Sporadic).
الورام الليفي العصبي نوع 2: يتميّز بظهور ورم شُفانيّ (Schwannoma) للعصب القِحفي (Cranial nerve) الثامن (ورم مصدره في خلايا شُفان التي، كما ذكرنا، تُشكّل غلاف الميالين (Myelin) في جهاز الأعصاب المحيطي, حول العصب القِحفي الثامن الذي يدمج توصيل رسائل السمع مع إحساس التوازن) وسط ما يقارب الـ 90% من المرضى. يظهر الورم الشُّفانيّ كانخفاض دائم في السمع (يظهر في البداية في جهة واحدة) وصولاً للصمم. يظهر الاضطراب في السمع بشكل عام في السنوات الأولى للعقد الثالث من الحياة. كما ويكون المرضى أكثر عرضة للإصابة بأورام سحايا, أورام دِبقية وأورام شُفانيّة (أنواع من أورام جهاز الأعصاب, اُنظر الوصف أعلاه) للأعصاب القِحفية والأعصاب النخاعية, ويجب إجراء جراحة لاستئصال هذه الأورام. يظهر في عيون المرضى سادّ (Cataract) من نوع فريد. بقع القهوة في اللبن (Cafe au lait spots) والأورام الليفية العصبية, هي من الميّزات البارزة للنوع 1, ونادرة في مرضى نوع 2. يتعلق المرض بطفرة في صبغي 22 المشفّر لإنتاج البروتين المسمى مرلين (Merlin) وله هو الآخر وظيفة في تثبيط ظهور الأورام.

































































































.png)


.jpg)


.png)




